Príčiny svalovej slabosti môžu byť rôzne. Úplne bežne sa vyskytuje napríklad po nadmernej fyzickej aktivite. Je normálne, že po nejakej fyzicky náročnej práci či športových aktivitách pocítime svalovú únavu. O to viac to človek pocíti, ak nie je na pravidelný pohyb zvyknutý.
Čo však v prípade, ak sa svalová slabosť objaví aj po minimálnej námahe? Môže byť príčinou nejaké ochorenie? Nadmerná svalová únava je charakteristická napríklad pre ochorenie zvané myasténia, pri ktorom sa objavuje aj padanie očných viečok. O aké ochorenie ide?
Čo je myasténia?
Myasténia gravis, tiež ťažká myasténia či odborne Myasthenia gravis, predstavuje závažnú nervovosvalovú poruchu, respektíve ochorenie narúšajúce nervovosvalový prenos signálov a spôsobujúce slabosť v priečne pruhovaných svaloch.
Myasténiu radíme medzi autoimunitné ochorenia, čo sú choroby charakteristické nadmernou aktivitou imunitného systému, ktorý napáda štruktúry vlastného tela. V prípade spomínaného ochorenia tvorí imunitný systém protilátky a napáda konkrétne acetylcholínové receptory, ktoré majú význam z hľadiska prenosu elektrického signálu z nervu na svalové vlákno. Pri myasténii je tento prenos narušený, v dôsledku čoho vznikajú typické sprievodné príznaky ochorenia.
Formy myasténie gravis:
Okulárna forma:
Postihuje najmä očné svaly, prejavuje sa klesaním viečok a dvojitým videním. Ostatné svalové skupiny môžu zostať dlhodobo nepostihnuté.Generalizovaná forma:
Zasahuje viaceré svalové skupiny vrátane svalov končatín, trupu, tváre, hltana a dýchacích svalov. Je spojená s vyšším rizikom vážnych komplikácií, ako je respiračné zlyhávanie.Neonatálna forma:
Prechodná myasténia sa môže vyskytnúť u novorodencov narodených matkám s myasténiou gravis. Spravidla trvá len niekoľko týždňov a následne odznie.Kongenitálna (vrodená) myasténia:
Zriedkavá geneticky podmienená forma, ktorá nie je autoimunitného pôvodu. Prejavuje sa slabosťou svalov už v detstve a má inú liečbu ako klasická myasténia gravis.
Príčiny maysténie
Príčiny vzniku takejto imunitnej reakcie organizmu, a teda vzniku ochorenia, nie sú úplne známe. Hovorí sa o vplyve stresu či prekonaných vírusových ochorení, taktiež genetických faktorov. Rovnako sa našla spojitosť s týmusom, respektíve ochoreniami tejto detskej žľazy. Myasténia sa vo vyššej miere vyskytuje u žien, pričom sa objavuje zvyčajne vo veku od 20 do 40 rokov. U mužov býva výskyt až vo vyššom veku.
Shutterstock®Príznaky myasténie gravis
Typické príznaky myasténie gravis vznikajú na základe poruchy prenosu nervových signálov do svalstva.
Svalová slabosť
Pre ochorenie je charakteristická svalová slabosť, respektíve nadmerná svalová únava. Spravidla pri aktivite narastá, niekedy aj príchodom večerných hodín, pri oddychu zvyčajne problém ustupuje.
Pri myasténii totižto môžu byť zasiahnuté všetky priečne pruhované svaly, ktoré ovládame vôľou. U pacienta sa môže objaviť slabosť svalov dolných končatín a následne ťažkosti s chôdzou, taktiež problémy s rečou, prehĺtaním a spracovaním potravy v ústach.
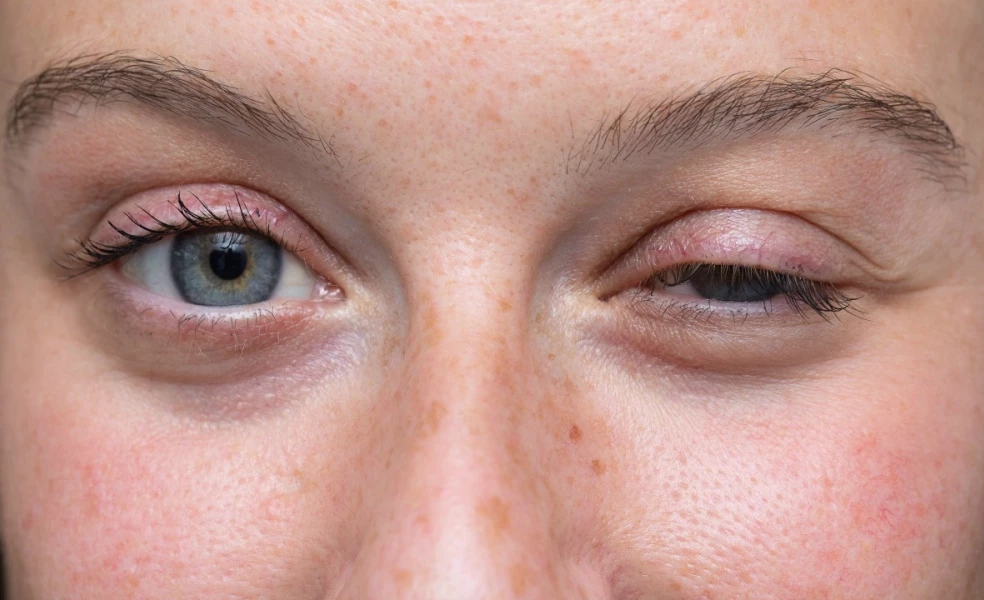
Klesanie očných viečok a dvojité videnie
Typickým prejavom ochorenia je aj klesanie očných viečok, často len jedného, k čomu dochádza v dôsledku postihnutia svalov očného viečka a okohybných svalov. Pacienta tiež môže trápiť dvojité videnie. U niektorých pacientov sa rozvíja len okulárna forma choroby, kedy sú zasiahnuté práve oči, no rokmi sa môže ochorenie začať prejavovať aj na ďalších častiach tela.
Problémy s držaním hlavy a stuhnutosť mimiky
Príznakom sú aj problémy s držaním hlavy vo vzpriamenej polohe. Pri zasiahnutí mimického svalstva dochádza k stuhnutosti výrazu tváre. Výraz tváre môže pôsobiť unavene alebo zamrzlo, čo si často všimne aj okolie. V bežných situáciách, ako je úsmev alebo zamračenie, sa môžu objaviť ťažkosti s prirodzeným pohybom tváre.
Slabosť dýchacích svalov
Niekedy sa tiež vyskytuje slabosť dýchacích svalov a dýchavičnosť, vo vážnych prípadoch môže mať pacient výrazné problémy s dýchaním. Nedostatočné dýchanie môže viesť k zníženej hladine kyslíka v krvi a zvýšenej únave. V najťažších prípadoch môže byť nutná podpora dýchania pomocou prístrojov.
Komplikácie sprevádzajúce myasténiu
Respiračné zlyhávanie: oslabenie dýchacích svalov môže viesť k život ohrozujúcemu stavu vyžadujúcemu umelú pľúcnu ventiláciu.
Myastenická kríza: náhly a výrazný pokles svalovej sily, najmä v oblasti dýchania a prehĺtania, ktorý si vyžaduje okamžitú lekársku pomoc.
Ťažkosti s prehĺtaním a riziko aspiračnej pneumónie: oslabené svaly môžu spôsobiť vniknutie potravy alebo tekutín do dýchacích ciest.
Chronická únava: pretrvávajúca slabosť a vyčerpanie môžu výrazne ovplyvniť každodenné fungovanie a psychickú pohodu pacienta.
Poruchy reči a komunikácie: svalová slabosť ovplyvňujúca hlasivky môže viesť k nejasnej reči alebo strate hlasu.
Psychologické ťažkosti: dlhodobé zvládanie chronického ochorenia môže spôsobiť úzkosť, depresiu alebo sociálnu izoláciu.
Komplikácie z dlhodobej liečby: napríklad vedľajšie účinky kortikosteroidov (osteoporóza, cukrovka, zvýšené riziko infekcií).
Diagnostika myasténie
Myasténia gravis je ochorenie s progresívnym priebehom, ktoré sa často vyvíja pomaly v priebehu rokov. Včasná a presná diagnostika je kľúčová pre správne nastavenie liečby a zlepšenie kvality života pacienta. Diagnostika však môže byť náročná, pretože príznaky bývajú variabilné a môžu napodobňovať iné neurologické ochorenia. Lekári preto využívajú kombináciu viacerých vyšetrení na potvrdenie diagnózy.
Vyšetrenia využívané pri diagnostike myasténie gravis:
- Neurologické vyšetrenie: hodnotenie svalovej sily, vytrvalosti a reflexov, sledovanie príznakov ako klesanie očných viečok alebo dvojité videnie.
- Vyšetrenie krvi: zisťovanie prítomnosti špecifických autoprotilátok (napríklad proti acetylcholínovému receptoru – AChR alebo proteínu MuSK).
- Elektromyografické vyšetrenie (EMG): testovanie nervosvalového prenosu pomocou opakovanej stimulácie nervov, ktorá môže odhaliť charakteristické poklesy svalovej odpovede.
- Tensilonový test (edrofóniový test): podanie lieku edrofónium, ktorý dočasne zlepší svalovú silu pri myasténii, čím pomáha potvrdiť diagnózu (dnes sa využíva menej často kvôli dostupnosti iných metód).
- Zobrazovacie vyšetrenia: CT alebo MRI hrudníka na zistenie prítomnosti zmeneného týmusu (nádoru alebo tymómu), ktorý môže byť spojený s myasténiou.
- Testovanie pľúcnych funkcií: vyhodnotenie dýchacej kapacity, najmä pri podozrení na oslabenie dýchacích svalov.
- Klinické sledovanie priebehu: posudzovanie zmien symptómov v priebehu dňa, v reakcii na záťaž alebo odpočinok.
Liečba myasténie gravis
Pri potvrdení myasténie lekár stanovuje vhodnú liečbu. Spravidla sa používajú lieky na tlmenie aktivity imunitného systému. Lieky umožňujú zníženie rozkladu acetylcholínu na nervosvalovom spojení, vďaka čomu dochádza k zmierneniu príznakov ochorenia.
Pri vážnejších stavoch sa využívajú kortikosteroidy či imunosupresíva. U niektorých pacientov sa pristupuje k odstráneniu týmusu (tzv. tymektómia), najmä ak sa predpokladá, že zohráva úlohu v autoimunitnej reakcii. Ďalšou možnosťou je filtrovanie autoimunitných protilátok z krvi pomocou plazmaferézy alebo použitie intravenóznych imunoglobulínov (IVIG).
Metódy liečby však veľmi závisia od priebehu ochorenia a konkrétnych ťažkostí u pacienta. Cieľom liečby je zmierniť príznaky a zlepšiť kvalitu života, hoci samotné ochorenie zatiaľ nie je úplne vyliečiteľné. Pacienti často vyžadujú dlhodobé sledovanie a úpravy liečby podľa aktuálneho stavu.
V súčasnosti sa v prípade ťažších alebo rezistentných foriem myasténie uplatňujú aj moderné biologické liečby, ktoré cielene ovplyvňujú imunitné mechanizmy. Závažnou komplikáciou choroby je respiračné zlyhávanie, pričom postihnutý môže potrebovať umelú pľúcnu ventiláciu, často v intenzívnej starostlivosti.
Prognózy – život s myasténiou gravis
Hoci sa nedá hovoriť o úplnom vyliečení jedinca, myasténia má dnes priaznivú prognózu a je dobre liečiteľná. Pri správne stanovenej liečbe je možné výrazne zlepšiť zdravotný stav pacienta a neporovnateľne zlepšiť kvalitu jeho života, aby mohol viesť v podstate plnohodnotný život.
Dôležitú úlohu zohráva včasná diagnostika, pravidelné kontroly u neurológa a individuálne prispôsobená terapia. Niektorí pacienti môžu dosiahnuť dlhodobú remisiu, iní potrebujú nepretržitú liečbu a monitorovanie príznakov. S vhodnou podporou a dodržiavaním liečebného plánu je možné minimalizovať komplikácie a aktívne sa zapájať do pracovného aj spoločenského života.
Aktualizovaný článok: 26.04.2025














6 komentárov
Mária Reibergerová
07.06.2020 12:55toto ochorenie zrejme nepôjde vyliečiť len tak, vyzerá to na dlhodobú liečbu
Mária Reibergerová
03.05.2020 17:50o tomto ochorení som netušila, čítam o tom prvý krát, nepríjemné ale dobre je o ňom vedieť
Marcela Mantičová
03.05.2020 02:40Zaujímavý článok....
Jana Komadová
02.05.2020 22:15Fuu ani som netušila že aj takáto choroba existuje
Mária Maxianová
02.05.2020 18:54zaujímavé... určite nie príjemné
Ľubica Šťastná
01.05.2020 07:50Nepríjemná porucha, neprajem nikomu!